Öffnungszeiten
Mo-Fr. ab 8 Uhr
Kontakt
Tel: 0231 / 67 88 1
Mail: info@dr-badziong.de
Jungferntalstr. 7, 44369 Dortmund

Parodontitistherapie
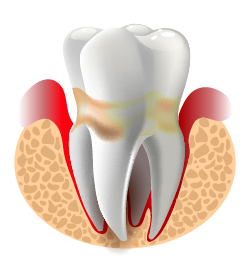
Parodontitis, umgangssprachlich Parodontose, zählt mit zu den häufigsten Volkskrankheiten.
Bis zu 80% der Erwachsenen ab 35 Jahren leiden laut Kassenärztlicher Bundesvereinigung mindestens einmal im Leben unter einer Parodontitis.
Was ist eine Parodontitis?
Parodontitis ist eine Entzündung des Zahnbettes, die durch verschiedene Bakterien im Mundraum verursacht wird. Diese Infektion beginnt in der Regel mit einer Zahnfleischentzündung (Gingivitis), die sich ausweitet und dann auf das Zahnbett übergeht. Die Erkrankung verläuft lange Zeit unbemerkt, schreitet in Schüben voran und zerstört nach und nach Gewebe und Knochen. Im fortgeschrittenen Stadium können sich Zähne lockern und als Folge ist ein Zahnverlust möglich.

Erste Symptome einer Parodontitis
Ursächlich sind das Zusammenspiel von Bakterien in Form von Zahnbelägen und der eigenen Abwehrreaktion. Ohne Zahnbelag kann grundsätzlich keine Parodontitis entstehen.
Es gibt verschiedene Faktoren, die das Entstehen begünstigen. Neben mangelnder Mundhygiene und schlecht sitzendem Zahnersatz, unter dem sich Bakterien sammeln, zählen das Rauchen, Stress, Zähneknirschen und auch ein geschwächtes Immunsystem zu den Risikofaktoren. Auch Diabetes oder Übergewicht können eine Parodontitis begünstigen.
Ursachen der Parodontitis
Ursächlich sind das Zusammenspiel von Bakterien in Form von Zahnbelägen und der eigenen Abwehrreaktion. Ohne Zahnbelag kann grundsätzlich keine Parodontitis entstehen.
Es gibt verschiedene Faktoren, die das Entstehen begünstigen. Neben mangelnder Mundhygiene und schlecht sitzendem Zahnersatz, unter dem sich Bakterien sammeln, zählen das Rauchen, Stress, Zähneknirschen und auch ein geschwächtes Immunsystem zu den Risikofaktoren. Auch Diabetes oder Übergewicht können eine Parodontitis begünstigen.
Wie kann man einer Parodontitis vorbeugen?
Tägliches gründliches Zähneputzen, der Gebrauch von Zahnseide und Mundspülungen sowie eine regelmäßige professionelle Zahnreinigung sind die besten Maßnahmen, um eine Parodontitis frühzeitig am Entstehen zu hindern.
Nicht zu vergessen, die regelmäßigen Vorsorgetermine, bei denen eine Parodontitis schon im frühen Stadium festgestellt werden kann. Deshalb sollte mindestens einmal im Jahr ein Termin beim Zahnarzt wahrgenommen werden.
Auswirkungen auf die Allgemeingesundheit
Eine unbehandelte Parodontitis ist nicht nur für die Mundgesundheit und den Zahnerhalt eine Gefahr, sondern auch für die grundsätzliche Gesundheit.
Durch den Blutkreislauf können die Bakterien in andere Körperregionen weitergetragen werden. Dies begünstigt weitere Erkrankungen wie z.B. Herz-Kreislauferkrankungen oder Diabetes. Auch für Komplikationen in der Schwangerschaft kann eine Parodontitis mitursächlich sein.
Welche Kosten tragen die Krankenkassen?
Die gesetzlichen Kassen kamen in der Regel nach Antragsstellung für die Hauptbehandlung der Parodontitis auf, nicht jedoch für die wichtige Vor- und Nachbehandlung. Seit Juli 2021 beteiligen sich die Krankenkassen auch an den Vor- und Nachbehandlungskosten der Parodontitistherapie. Eine Nachbehandlung von bis zu 2 Jahren ist nun als Kassenleistung vorgesehen.
Jetzt Termin vereinbaren
Zahnärztliche Behandlung bei Parodontitis
Wie sieht die Therapie aus?
Die Therapie unterteilt sich in die Vorbehandlung, die Parodontitistherapie sowie die Nachbehandlung.
- Vorhandlung
Zu Beginn geht es darum, den Grundstein für den späteren Erfolg der Therapie zu legen. Sie bekommen eine Anleitung für die richtige Mundhygiene und wir entfernen alle zugänglichen weichen und harten Beläge von den Zähnen. Bei bestehenden anderen Erkrankungen wie Karies oder Wurzelentzündungen werden zuerst diese Stellen versorgt und falls nötig, Zähne, die nicht erhalten werden können, gezogen.
Optimalerweise erfolgt zur Vorbehandlung auch eine Professionelle Zahnreinigung - Die systematische Parodontitistherapie
In dieser Behandlungsphase entfernen wir alle Beläge an schwer erreichbaren Stellen, wie Zahnfleischtaschen, Zahnhälsen und Zahnwurzeln und glätten die Wurzeloberflächen. Die Behandlung erfolgt unter örtlicher Betäubung. Eine Antibiotikatherapie kann bei Bedarf ergänzt werden.
Manchmal ist eine chirurgische Parodontitistherapie notwendig, wenn die bisherige Therapie keinen Erfolg zeigt. Die Zahnwurzeln werden dabei freigelegt und gereinigt. Falls notwendig können hier auch Korrekturen an Knochen und Weichgewebes vorgenommen werden. - Nachbehandlung (unterstützende Parodontitistherapie/UPT)
Zur Nachbehandlung ist eine regelmäßige Kontrolle von Zähnen und Zahnfleisch wichtig. Wir messen an diesen Terminen die Zahnfleischtaschen und entfernen Beläge. Eine regelmäßige Zahnreinigung ist ein wichtiger Stützpfeiler, um den erreichten Therapiestand aufrechtzuerhalten. Die Häufigkeit der Nachbehandlungstermine hängt vom Schweregrad der Erkrankung ab.
Was passiert beim Zahnarzttermin bei Verdacht auf Parodontitis?
Wir führen zuerst ein Parodontose Screening durch. Dazu gehören die Untersuchung des Zahnfleisches und die Überprüfung der Tiefe der Zahnfleischtaschen mit der Parodontalsonde. Bei entzündeten Zahnfleisch oder einer Parodontitis sind die Messwerte erhöht. Ein gesundes Zahnfleisch hingegen liegt fest am Zahn und hat keine Zahnfleischtaschen.
Ist das Screening positiv, führen wir weitere Untersuchungen zur Befunderhebung durch. Unter anderem erheben wir den Parodontalstatus. Das ist eine genaue Dokumentation der Befunde für jeden Zahn und auch wichtig für Anträge bei der Krankenkasse. Zur Einschätzung des Knochenabbaus werden Röntgenbilder angefertigt. Ergänzend dazu können je nach Entzündungsgrad Bakterientests und weitere Labortests sinnvoll sein.
In unserer Praxis mit dem Einzugsbereich Rahm, Huckarde, Jungferntal und Wischlingen, stehen wir Ihnen mit unserer Erfahrung und modernen Behandlungsmethoden in der Parodontitistherapie zur Seite. Wenn Sie Fragen haben oder eine individuelle Beratung wünschen, sind wir gerne für Sie da!
